Новорожденные дети совершенно беззащитны. Они болеют самыми серьезными заболеваниями, причем болеют во многом из-за того, что… родились у своих родителей. Например, родители передают им какие-либо генетические заболевания, или мама нарушает режим вынашивания, а может мама вдруг сама заболела во время беременности, что сказывается и на малыше. Поэтому со всей внимательностью надо отнестись к возможности исследовать здоровье ребенка как можно раньше. Пока он еще не родился.
Как предотвратить беду?
Патологии и заболевания у малышей могут быть самими разными и самими тяжелыми, но если врожденный порок сердца можно исправить операцией, отклонения при недоношенности нормализовать с помощью специальной аппаратуры, то рождение ребенка с нарушениями физического и нервно-психического развития, детским церебральным параличом, умственной отсталостью и другими неврологическими врожденными расстройствами не поддаются коррекции. И это большая беда. Мало кто из родителей готов спокойно воспринять рождение такого ребенка, и тем более, ухаживать за ним, обеспечивая ему должный медицинский уход, занимаясь его психической коррекцией, при этом верить в лучшее и не вопрошать постоянно небеса «за что»? Наверное, поэтому многие родители отказываются от больных детей, хотя большая их часть все-таки имеет мужество и огромное чувство ответственности, чтобы самостоятельно воспитать их. Особенно сильными и особенно любящими, как правило, оказываются мамы, которые десятки лет опекают сына или дочь, а те?.. Те остаются вечными детьми, обреченными на то, что их умывают, причесывают и кормят с ложки всю жизнь, а в некоторых случаях еще и меняют им подгузники. А такие дети, от которых отказались родители, определив на лечение и содержание государства, ведут в специальных интернатах совсем уж растительное существование, лежа в кроватках с высокими бортиками, практически не понимая ничего, что вокруг происходит, а в худших случаях, перенося еще и мучительные боли.
Между тем, сегодня есть масса новейших методов и неонатальной (в первые месяцы после рождения) и перинатальной (в период внутриутробного развития) диагностики. В частности многие методы перинатальной диагностики позволяют даже на довольно ранних сроках беременности определить – грозят ли будущему ребенку те заболевания, которые сделают его неполноценным человеком. А уж решать, рожать ли такое дитя, или же прерывать беременность могут сами родители. Их полное право решить, например, что ребенок им нужен любым – с синдромом Дауна или олигофренией или же, что они не хотят производить на свет ребенка для того, чтобы мучился и он, и они сами.
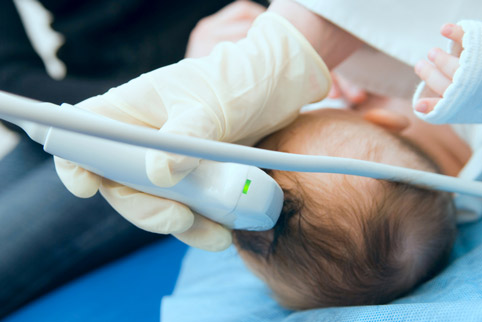
Неонатальные исследования
С их помощью есть возможность тщательно исследовать новорожденного, чтобы вовремя обнаружить предпосылки целого ряда заболеваний и дисфункций нервной системы, и особенно (что самое важно) разные по степени тяжести и локализации поражения головного мозга: отек, ишемию, гидроцефалию, кровоизлияния, атрофию и пр. Именно они являются самой частой причиной смерти новорожденных, а если не смерти, то тяжелых последствий для детского здоровья.
Одним из методов, определяющих такие отклонения является, например, нейросонография – метод эхографической визуализации головного мозга новорожденного ребенка и ребенка раннего возраста (до 1 года). Ряд функциональных отклонений, обнаруженных вовремя с помощью этого и других методов (УЗИ, реография и др.) может быть скорректирован с помощью специальных препаратов. Таким образом, процент больных в неонатальном периоде детей к году их жизни значительно снижается. Хотя не все отклонения поддаются, конечно, лечению. Например, наиболее неблагоприятными в прогнозе являются т.н. пери- и интравентрикулярные кровоизлияния, возникающие, как правило, у недоношенных детей, при которых кровь распространяется на ряд отделов головного мозга. Они чреваты такими осложнениями, как ДЦП, гидроцефалия, задержка психомоторного развития и, в тяжелых случаях, летальный исход. Но даже при таком диагнозе вовремя начатая адекватная терапия (нормализация мозгового кровотока, внутричерепного и артериального давления, режим легочной вентиляции и пр.) позволяет вылечивать до 90 % детей с легкими, примерно 60% со средними и до 15 % детей с тяжелыми кровоизлияниями.
Если родителей после выписки из роддома беспокоит хотя бы какая-то малость в поведении младенца, а особенно:
- признаки гипервозбудимости
- изменение характера крика
- выбухание большого родничка или его напряжение
- аномальные движения глазных яблок
- двигательные расстройства или судороги
- постоянные срыгивания, неустойчивый стул
- выраженная убыль массы тела
- нарушения терморегуляции (повышенная или пониженная температура)
немедленно надо обратиться за медицинской помощью и попросить провести все возможные исследования нервной системы.
Перинатальные исследования
Внутриутробные исследования направлены, прежде всего, на регистрацию хронической и острой гипоксии плода, которая чаще всего и является причиной многих нарушений работы ЦНС. Методы перинатальных исследований следующие:
- исследование биофизического профиля плода: изучение его сердечной деятельности, его двигательной и дыхательной активности, мышечного тонуса, количества околоплодных вод, степени зрелости плаценты и др.;
- допплерометрия плодового кровотока позволяет проводить анализ кривых скоростей кровотока в маточных артериях, артерии пуповины, аорте и средней мозговой артерии плода и выявить выраженное нарушение плодово-плацентарного кровообращения у матери.
- ультразвуковая фетометрия и плацентометрия (ультразвуковое определение размеров плода и плаценты) наряду с исследованиями маточно-плацентарного и плодово-плацентарного кровотока позволяют на ранних сроках выявить хроническую гипоксию.
Установленная гипоксия служит показанием к родам путем кесарева сечения, но даже это не всегда спасает ребенка от последующих патологий центральной нервной системы. Что это значит? Это значит, что все усилия и будущих родителей и врачей должны сфокусироваться на еще более ранних исследованиях здоровья плода – то есть раннего фетогенеза и эмбрионогенеза в I триместре беременности. Чтобы вовремя выявить все риски на ранних сроках беременности, следует пройти следующие исследования:
- медико-генетическое консультирование
- исследования на выявление внутриутробного инфицирования
- динамическую эхографию, в том числе – трансвагинальную
Казалось бы – зачем проверять «на всякий случай» эмбрион у совершенно здоровых родителей? В том-то и дело, что еще 10 лет назад группой риска считались лишь беременные старше 35 лет (риск рождения ребенка с синдромом Дауна) и те, у кого уже есть в семье дети с врожденными аномалиями развитиями и наследственными патологиями. Их и обследовали. А потом провели статистическое исследование малышей с патологиями, и выявили, что у этих групп риска рождается лишь 10% таких детей. Остальные 90% рождались в тех семьях, у которых, казалось бы, не было ни малейшего повода обращаться за помощью к генетикам и исследовать эмбрион на ранних сроках. Это дало толчок для дополнительной работы по расширению группы риска. По ее итогам тех, кого обязательно направляют на генетическую консультацию, стало намного больше.
Показаниями служат:
- угроза прерывания беременности с ранних сроков
- профессиональные вредности, неблагоприятные экологические факторы
- самопроизвольные выкидыши в анамнезе
- вирусные инфекции во время беременности
- возраст матери старше 35 лет
- вредные привычки (алкоголизм, наркомания)
- наличие в семье ребенка с врожденным пороком развития
- наследственные заболевания в семье
- прием лекарственных препаратов в ранние сроки беременности
- кровнородственные браки
Что требуется от родителей? Ничего сложного! Мамочке надо вовремя встать на учет в консультацию. Хотя там и очереди и «на анализы гоняют», но анализы нужны, прежде всего, для того, чтобы мониторить здоровье самой мамы и ее плода. В беседе с врачом не скрывать ничего из своего образа жизни, истории по своим предыдущим беременностям, наличию родственников с серьезными заболеваниями и т.д. Соблюдать все предписания врача, касающиеся режима дня и питания и осторожности.
Приходит время ответственного материнства, и согласитесь, давно пора!








