Своевременное определение этих проблем позволяет рано начать вмешательства, нацеленные на увеличение коммуникативных, социальных и образовательных навыков у этих детей.
Давно ведутся споры о ценности избирательного скрининга на слух и о всеобщем аудиологическом скрининге в период новорожденности. К сожалению, только половина новорожденных со значительным нарушением слуха выявляются с использованием селективного (выборочного) скрининга на присутствие или отсутствие факторов риска нарушений слуха.
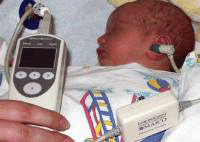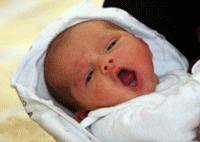 К ним относятся:
К ним относятся:
- наследственный синдром (наличие в роду глухих и слабослышащих родственников);
- слуховые аномалии детства, анатомические пороки развития головы, шеи или ушей;
- вес при рождении менее 1500 г;
- уровень билирубина в крови, превышающий критический уровень;
- тяжелая асфиксия при рождении;
- введение больших доз мощных антибиотиков (ототоксических препаратов);
- инфекции (бактериальный менингит, цитомегаловирус, сифилис, герпес, токсоплазмоз);
- низкая оценка общего состояния новорожденного через минуту после рождения и повторно через пять минут по шкале “апгар” (Apgar): пульс, дыхание, мышечный тонус, рефлексы, цвет кожи.
Специалисты делают акцент на генетических нарушениях, которые автоматически в восемь (!) раз повышают риск развития нарушений слуха. В то же время примерно у половины малышей, страдающих дефицитом слуха, не выявлено известных на сегодня факторов риска. Еще более любопытным является тот факт, что у половины малышей из групп риска нарушения слуха остаются не выявленными.
По данным американских педиатров, средний возраст, в котором ребенок со значительными отклонениями от слуховой нормы выявляется в США, – 14 месяцев. Итальянские врачи сообщают о том, что детям, которым не был проведен аудиологический скрининг на момент рождения, диагноз “глухота” выставляется с чрезвычайным запозданием: на 22-28-м месяцах жизни. Ведущие научно-исследовательские институты мира, специализирующиеся в данной области, подтверждают, что максимально ранняя диагностика болезни в сочетании с хирургическим вмешательством в первые 6-12 месяцев жизни приводит к значительному улучшению психического и умственного развития ребенка и резкому сокращению уровня инвалидности.
Ученые делают вывод о том, что в идеале первый скрининг должен проводиться до выписки из роддома.
В 1999 году правительство США подтвердило приверженность политике всеобщего скрининга слуха в период новорожденности с целью выявления всех новорожденных со значительным нарушением слуха к трехмесячному возрасту так, чтобы начать вмешательство к шестимесячному возрасту.
Спустя 10 лет, в конце 2009 года, Министерство здравоохранения Израиля издало приказ, согласно которому аудиологический скрининг новорожденных в течение первых 24 часов после появления младенцев на свет становится обязательной процедурой для всех родильных домов и отделений.
 Приближаясь к стандартам развитых стран Европы, вот уже семь лет Италия проводит первичный аудиологический скрининг новорожденных в рамках национальной программы “Глухие дети Италии”. Проект осуществляется под руководством Института социальных проблем (Istituto per gli affari sociali; IAS), который на сегодняшний день является обладателем крупнейшей в мире базы данных о детях с нарушениями слуха, появившихся на свет на территории страны. Институт поддерживает прямую связь со всеми родильными клиниками и отделениями страны. В планах – формирование “Национального реестра глухих и слабослышащих людей”, проживающих в Италии.
Приближаясь к стандартам развитых стран Европы, вот уже семь лет Италия проводит первичный аудиологический скрининг новорожденных в рамках национальной программы “Глухие дети Италии”. Проект осуществляется под руководством Института социальных проблем (Istituto per gli affari sociali; IAS), который на сегодняшний день является обладателем крупнейшей в мире базы данных о детях с нарушениями слуха, появившихся на свет на территории страны. Институт поддерживает прямую связь со всеми родильными клиниками и отделениями страны. В планах – формирование “Национального реестра глухих и слабослышащих людей”, проживающих в Италии.
Новорожденные до 6 месяцев, а также младенцы, с нарушениями, выявленными при первичном аудиологическом скрининге, традиционно исследуются с использованием тестирования реакции ствола мозга (методика ABR). Более современная физиологическая методика – тестирование отоакустической эмиссии или вызванных потенциалов мозга (методика OAE) – является многообещающей как простая скрининговая методика.
Некоторые педиатры защищают двухшаговую скрининговую стратегию, посредством которой детей, имеющих недостаточность при тестировании отоакустической эмиссии, направляют для скрининга с помощью исследования реакции ствола мозга. Пока лучший скрининговый метод не появится, специфическая методология скрининга слуха у новорожденных ограничена этими тестами.
Детей старше 6 месяцев можно исследовать с использованием поведенческих, слуховых реакций ствола мозга или тестирования отоакустической эмиссии. Независимо от используемой методики скрининговые программы должны быть способны определять потерю слуха в 30 децибелл или более в 500-4000 Гц области (речевая частота) – уровень дефицита, при котором нормальное развитие речи может нарушаться. Если подтверждается дефицит слуха, ребенка следует своевременно направить для дальнейшего обследования и получения необходимой помощи в виде направленного образования и социализации.
Вдобавок к выполнению грубой оценки слуха и опросу родителей относительно слуховых проблем при каждом диспансерном визите в США, как и в России, проводится формальный скрининг слуха у всех детей в возрасте 3, 4, 5, 7 и 10 лет и каждые 2-3 года в подростковом возрасте.
Что означает “неуд” по аудиологическому скринингу?
Если новорожденный младенец не удовлетворяет стандартам аудиологического скрининга, причин может быть несколько, а нарушения слуха (постоянные или хронические) – лишь одна из них. Для новорожденных характерен застой амниотической жидкости (жидкость, которая окружает плод, пока он пребывает в материнской утробе) в слуховом канале. Эта жидкость препятствует прохождению звуковой волны во внутреннее ухо. Застой жидкости в среднем ухе, позади барабанной перепонки, создает те же помехи, к тому же является частой причиной отитов (воспалений уха). После устранения этих преград назначают “переэкзаменовку”. Другая типичная причина – шумная реакция самого малыша на проведение исследования. В этих случаях чувствительные приборы регистрируют только детские крики и плач. Поэтому предпочтительнее проводить скрининг, когда ребенок не испытывает беспокойства или вообще спит.
В чем разница между плановым (диагностическим) обследованием на качество слуха и аудиологическим скринингом?
 Прежде всего, разница заключается в количестве информации, которую удается получить в ходе планового обследования и скрининга. Предположим, ребенок “провалил” аудиологический скрининг. Перед нами всего лишь голый факт. Теперь предстоит получить ответы на следующие вопросы: действительно ли у ребенка имеются нарушения слуха, в каком объеме, носят ли они постоянный или временный характер. С этой целью проводится диагностическое обследование слухового анализатора.
Прежде всего, разница заключается в количестве информации, которую удается получить в ходе планового обследования и скрининга. Предположим, ребенок “провалил” аудиологический скрининг. Перед нами всего лишь голый факт. Теперь предстоит получить ответы на следующие вопросы: действительно ли у ребенка имеются нарушения слуха, в каком объеме, носят ли они постоянный или временный характер. С этой целью проводится диагностическое обследование слухового анализатора.
Естественно, оно занимает больше времени, чем скрининг, и предполагает активный контакт с ребенком. Для сравнения: первичный скрининг может проводиться, даже когда ребенок спит. При этом предполагается проведение OAE-теста и ABR-теста с последующим сравнительным анализом полученных результатов. Для большей полноты результатов выполняется еще один, специальный тест: ребенка на 45 минут оставляют спать в пустом помещении и проверяют его реакцию на возбудители. Достоверность результатов диагностического обследования напрямую зависит от объема полученной информации.
Что делать, если малышу не провели аудиологический скриниг в роддоме?
В этом случае ребенок должен пройти полное диагностическое обследование в специализированном медицинском учреждении.
Справка “Здоровье-инфо”:
С рождения человек наделен несколькими “рецепторными” органами, предназначенными для регистрации внешних воздействий. Ухо – один из таких “информационных входов”, через которые организм получает полную и объективную картину окружающего мира, что позволяет ему “выбрать” оптимальный вариант реакции – внутренней, двигательной, поведенческой. Как и все анализаторные системы, звуковой анализатор имеет уровневое строение: наружное ухо, среднее ухо и внутреннее ухо.
Ухо состоит из трех основных отделов
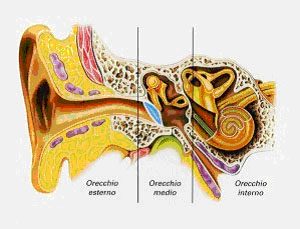
Orecchio esterno – наружное ухо (видна ушная раковина и наружный слуховой проход)
Orecchio medio – среднее ухо (видны барабанная перепонка, за ней – молоточек, наковальня и стремечко)
Orecchio interno – внутреннее ухо (видны полукружные каналы и улитка)