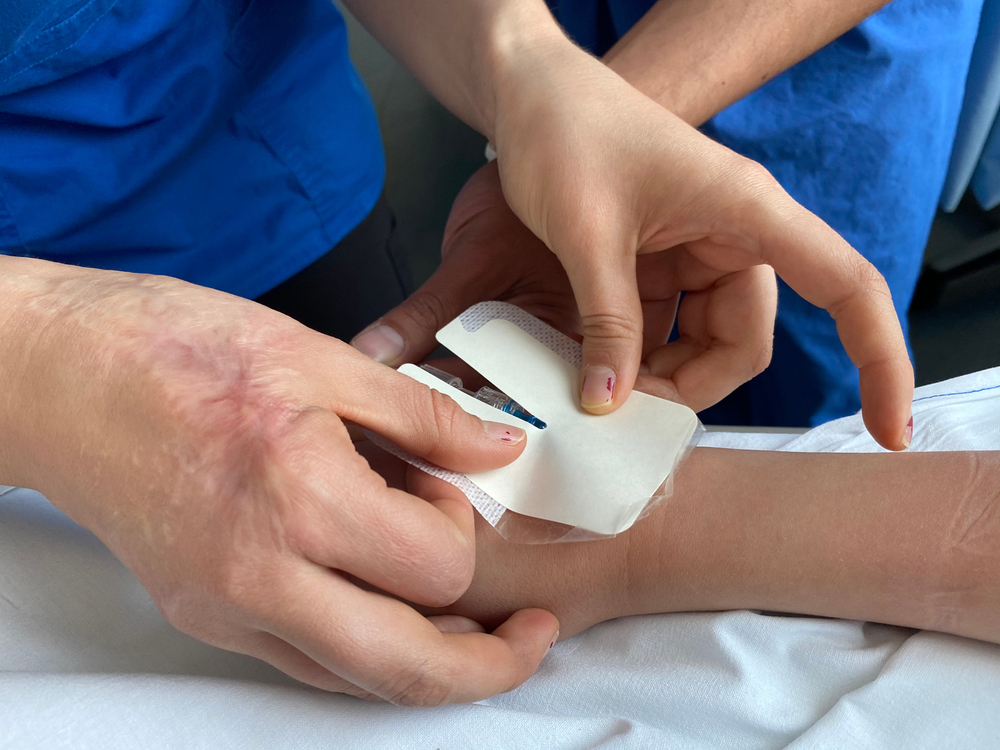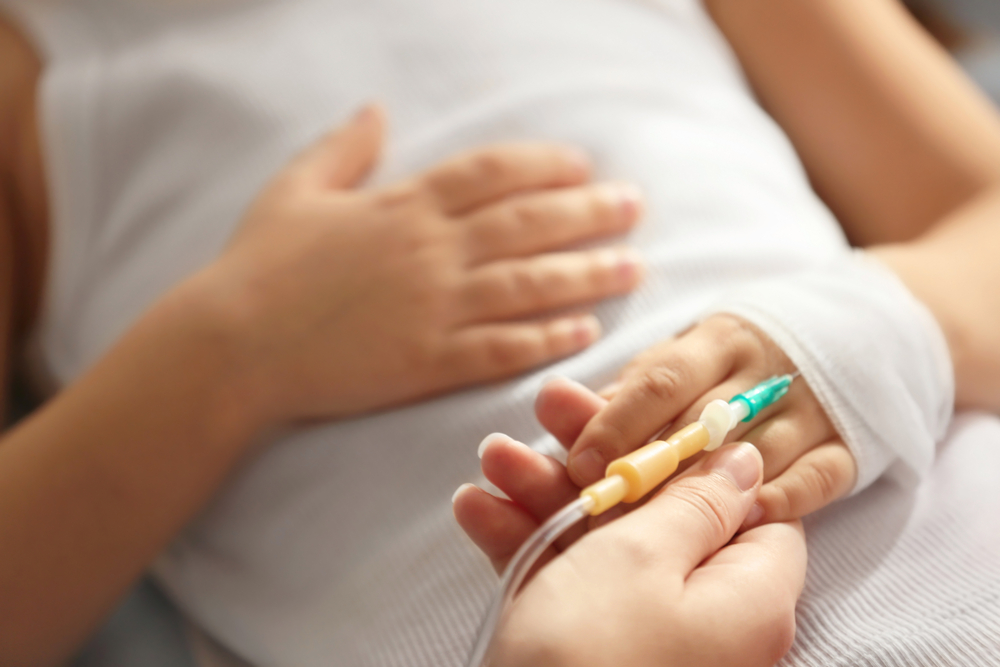
Гемофилия, или нарушение работы свертывающей системы крови, – это тяжелое наследственное заболевание, требующее постоянного контроля. Вылечить его нельзя, но медицина сегодня умеет контролировать состояние пациента. Введение факторов свертывания крови внутривенно позволяет людям с диагнозом гемофилия вести практически обычный образ жизни и сохранять активность. Но постоянные внутривенные инъекции, особенно у детей, вызывают ряд затруднений.
Как проводится лечение гемофилии
В своих рекомендациях Национальное общество детских гематологов и онкологов отмечает, что современные методы лечения основаны на принципе домашней терапии, причем как постоянной, так и по требованию, в случае возникновения кровотечения. Если пациент обеспечен всеми необходимыми препаратами, а также может сам принять решение об их введении (в случае детей, конечно, решение принимают родители или лица, оказывающие уход), то для лечения ехать в стационар не требуется. Надо только, чтобы был обеспечен постоянный доступ к венам, а в случае с детьми это нередко вызывает затруднения.
Проблема венозного доступа
Специалисты Морозовской городской клинической больницы приводят следующие данные: в год пациенты, находящиеся на терапии ингибиторной гемофилии А (ИГА), могут получить до 730 внутривенных инфузий. Конечно, когда речь идет о детях, в том числе о младенцах, подобная нагрузка для них очень ощутима и дискомфортна. Тем более что доступ к венам у детей затруднен.
В общей педиатрической практике примерно в трети случаев (до 33% пациентов) требуется две попытки, чтобы попасть в вену. Когда речь идет о детях, попросить «потерпеть» и «посидеть спокойно» порой очень непросто. А нормальному венозному доступу мешает даже не беспокойное поведение ребенка, а вполне объективные обстоятельства:
- возраст до 2 лет
- рождение на сроке до 38 недель
- плохая визуализация и затрудненная пальпация вен (вены у детей подвижны, а также прикрыты большой по объему подкожной жировой клетчаткой)
Варианты получения венозного доступа
Если детям делаются регулярные инъекции, то медицинские работники или родители, лечащие детей на дому, могут столкнуться с некоторыми трудностями. Например, хотя для инъекций берут тонкие иглы или специальные иглы-бабочки (их удобно использовать, если пациент не может не двигаться), после нескольких проколов все равно остаются гематомы или может даже начаться кровотечение. В этом случае предпочтительнее установить венозный катетер. Например, это может быть периферически имплантируемый центральный венозный катетер (ПИЦВК), туннелируемый катетер, полностью имплантируемая порт-система. Хотя и они не гарантируют отсутствия осложнений.
Так, ПИЦВК должен устанавливаться под контролем ультразвука и рентгена, а после установки ограничивает подвижность руки. При купании и приеме душа ребенок должен соблюдать осторожность. Туннелируемый катетер (гибкий, вводимый в вену на груди) удобен и может оставаться в течение нескольких лет. Однако он заметен под одеждой, его можно легко повредить или сдвинуть, особенно по мере роста ребенка. При его установке есть риск пневмоторакса и гемоторакса.

Для детей есть еще один предпочтительный вариант венозного доступа – полностью имплантируемые порт-системы. Порт представляет собой специальную емкость, у которой в верхней части есть силиконовая мембрана. Специальной иглой через нее выполняются пункции для проведения инфузий. К боковой части камеры подключен катетер. Обычно порт устанавливается в мягкие ткани подключичной области. Но для правильного использования порта надо применять только специальные иглы (нережущая игла Губера), а также при использовании такой системы сохраняется риск тромбозов.
Сохраняется и риск развития инфекций: по данным итальянских исследований, он составляет до 0,94 на 1000 катетер/дней. По данным американских ученых, частота инфицирования устройств для венозного доступа у пациентов с ингибиторной гемофилией достигает 64%.
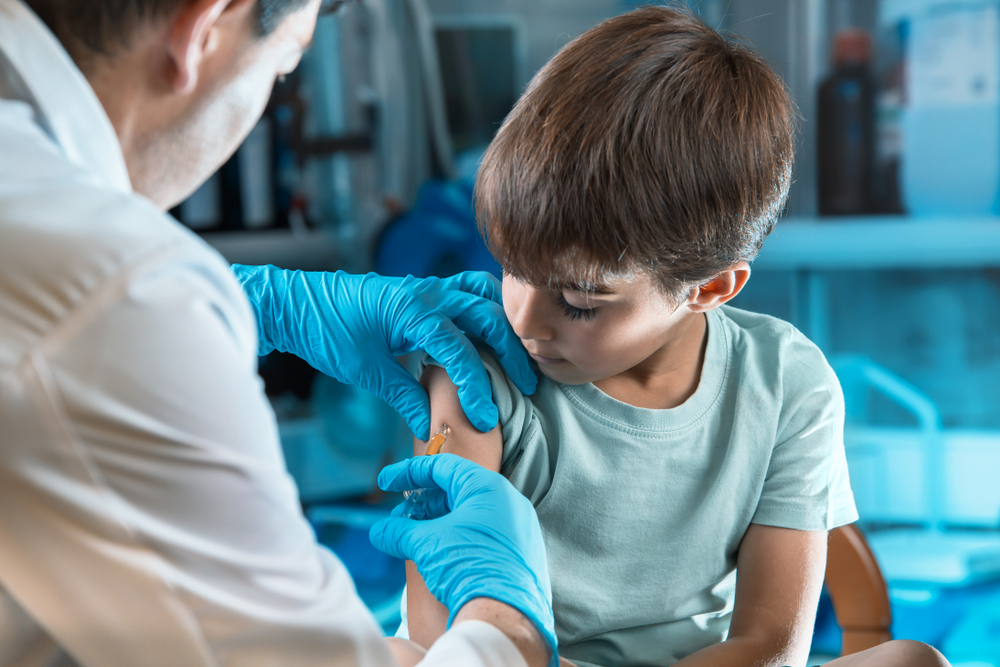
Подкожное введение препаратов
Сегодня выходом из ситуации специалисты видят внедрение в клиническую практику препаратов для профилактики кровотечений, которые вводятся не внутривенно, а подкожно: эмицизумаба, концизумаба, фитусирана. В частности, эмицизумаб – единственный зарегистрированный в России препарат для подкожного введения пациентам с:
- гемофилией А (наследственный дефицит фактора с ингибиторами фактора VIII;
- тяжелой формой гемофилии А (наследственный дефицит фактора VIII, FVIII ˂1%) без ингибиторов фактора VIII.